我々の頭蓋内は脳実質が頭蓋内の容積の約70%、血液が約15%、脳脊髄液が約15%の割合で占められていますが、例えば脳梗塞後などで脳実質の容積が増えたり新規に出血や血腫などが生じることで頭蓋内の圧は上昇します。頭蓋内圧が著明に上昇すると脳灌流圧:CPP(Cerebral Perfusion Pressure)が低下し、脳虚血や脳ヘルニア、そして脳幹の圧迫が生じる危険性があります。脳幹を守るためにも最終的には外科的に開頭減圧術が必要になりますが、そこに至るまでに/そこまで増悪させないために、どのような管理ができるでしょうか?今回は頭蓋内圧亢進時の対応に関して紹介します。
脳灌流圧:CPP=MAP−ICP CPPの確保が大前提
脳灌流圧CPPは平均動脈圧:MAPと頭蓋内圧:ICP(IntraCranial Pressure)の差から導かれます。この式から分かることは、脳灌流圧CPPを高く保つためにはMAPを高くするかICPを低くする必要があります。言いかえると、何らかの原因で頭蓋内圧ICPが上昇してしまった患者は、CPPを保つためにMAPを高く保つ必要があります。ちなみに後述しますがCPPは50〜60mmHg以上には保つ必要があり、ICPは正常で10〜15mmHg以下とされるので、頭蓋内圧ICPが正常であってもMAPは65mmHg以上に保つ必要があります。ICPが上昇すればMAPの目標も上げざるを得ません。ちなみにこれも後述しますがICP:20〜25mmHgが上限閾値であり、このラインが外科的減圧術を検討する目安となります。
頭蓋内圧亢進に対するStep-wise アルゴリズム
では頭蓋内圧亢進を認めた場合どのような管理が推奨されているのでしょうか?ここでは筆者自身が現場でよく用いているアルゴリズムを紹介します(もちろん他にも方法は紹介されていますが、その実質的内容は皆ほとんど同じですので、今回は一例として下記をとりあげます)。
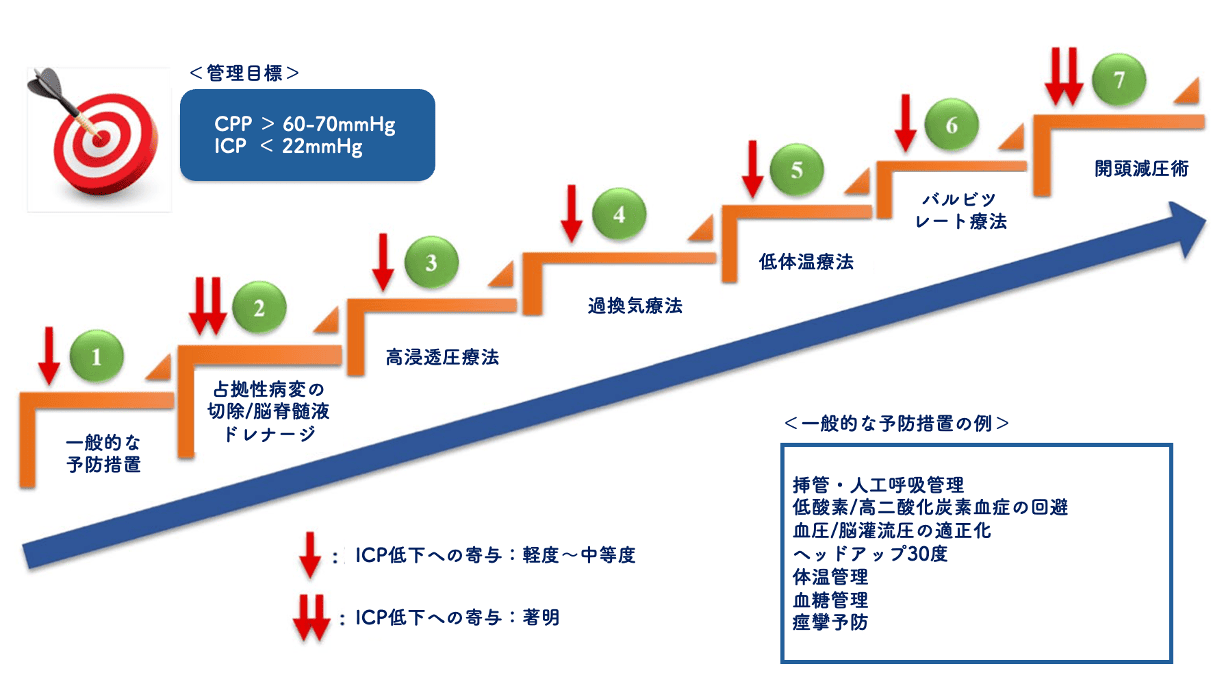
(Journal of Anesthesia(2020)34:741-757.Fig3に筆者が日本語加筆)
上図のように段階的なアプローチが紹介されています。「CPP>60〜70mmHgに保ち、ICP<22mmHgに抑える」ことが管理の目標です。では段階順に見ていきましょう。
①一般的な予防措置
最初の段階は一般的な二次性脳損傷予防の管理です。酸素・二酸化炭素(PaCO2:35-40mmHg)の厳密な管理のため挿管・人工呼吸管理を行い(ちなみにCO2上昇→血管拡張により脳血流が増加、CO2減少→血管収縮により脳血流が低下します。CO2が高すぎると脳血流が増えてICPが上昇してしまいます)、静脈還流がしっかりできるよう(頭蓋内に血液がうっ滞しないよう)30度ヘッドアップを行い頸静脈が圧迫されないよう顔や体の位置も調整します。また体温は37度以下、血糖値は180mg/dL以下を目指し、痙攣予防として抗てんかん薬の使用も検討します。
②占拠性病変の除去 脳脊髄液のドレナージ
頭蓋内の血腫除去や脳室ドレナージは直接頭蓋内圧上昇をきたす原因を除去/排泄しているので、他段階の対応と比べてもICPやCPPの改善に与える影響が大きいとされています。脳脊髄液のドレナージはたとえ5〜10mlでもICPを大きく低下させる可能性が期待でき、ドレナージ方法はテント切痕ヘルニアのリスクから腰椎穿刺によるドレナージよりも脳室ドレナージの方が望ましいとされています。
③高浸透圧療法
マン二トールや高張食塩水です。血清浸透圧310-320mOsm/lと高めに管理(高すぎると循環不全をきたすので注意)、Na値も145-155mEq/Lを目安に高めに管理します。日本ではグリセリンを使うことが多いかもしれませんね。
④過換気療法
一時的に過換気にしてCO2を減じさせることで血管収縮を起こし脳血流量の低下によるICP低下を狙う方法です。効果は即効で得られますが長くは施行できません。24時間以上で脳虚血を引き起こす可能性もあります。
⑤低体温療法 ⑥バルビツレート療法
ここはこれまでの対応に比べて、オプション的な要素が強く各施設で対応に違いがあるかもしれませんね(筆者の思い込み?)。バルビツレートは血圧低下の副作用や作用時間の長さなどの問題もありますが有用とする報告も多いものの、低体温療法に関しては最近の報告でも有用性を示すものは少なく、施行に関しては専門医と相談しながら行う必要があると思います。
⑦開頭減圧術
これまで紹介した内科的対応(②は外科的ですが)を行なっても治療目標である「CPP>60-70mmHg, ICP<22mmHg」が達成されないようであれば外科的減圧を検討します。
このように最終的には外科的介入が選択肢になりますが、それまでにできる内科的管理はいくつもあります。
ちなみに、他にも頭蓋内圧亢進に対するアプローチとして以下のものもあります。
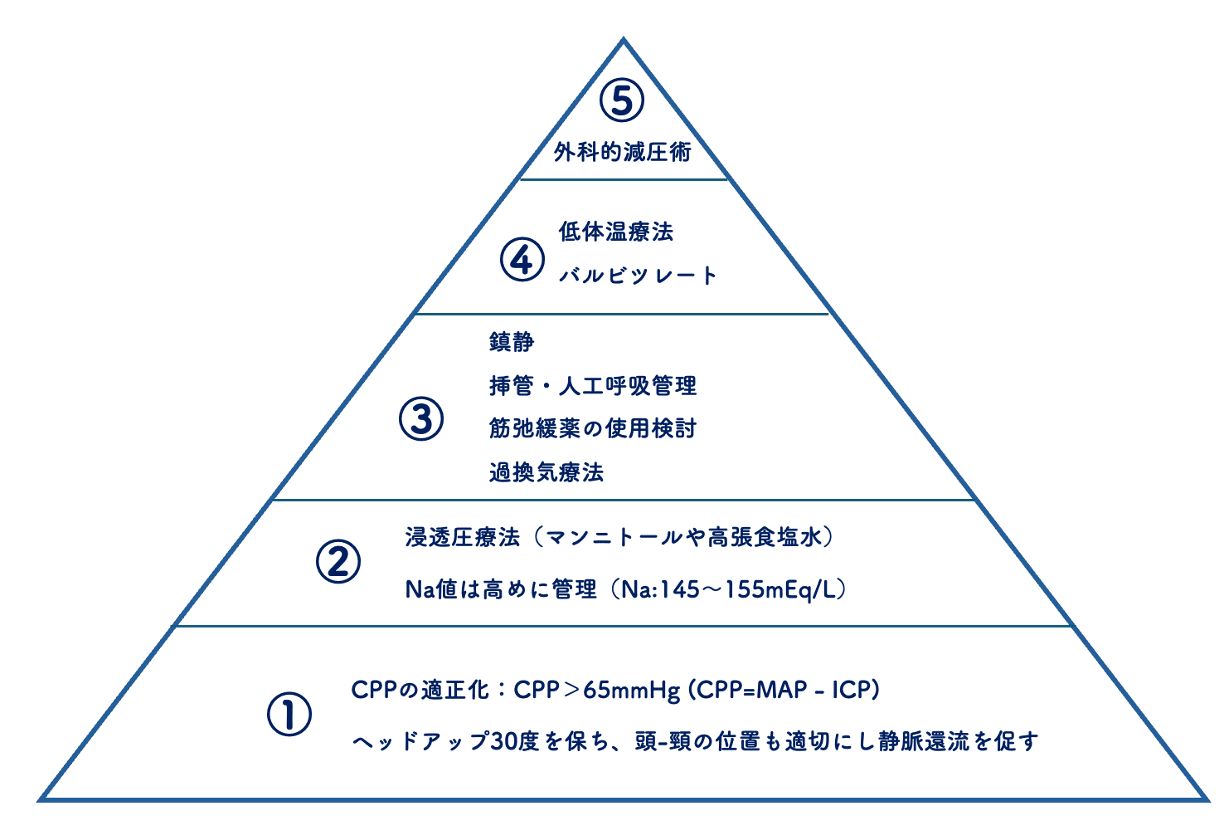
(Freeman Critical Care(2019)23:287のFig1を参考に筆者が作成)
例えば、上図はピラミッド型のアプローチを紹介しています。ただ中身を見ていただければ分かる通り、段階の踏み方は違うにしても、項目内容の一つ一つは先ほどの7Stepと比較しても大きな違いはないかと思います。どのアプローチでも良いので1つ知っておくのがよいと思います。
今回は7段階のstep-wiseアルゴリズムを紹介しました。ぜひご確認いただけたらと思います。
【参考文献】




コメント